Капельная анестезия глазного яблока
Распространение рефракционных лазерных операций, при которых местные анестетики применяют в ходе вмешательства и с целью устранения болевого синдрома после фоторефракционной кератэктомии, дало новый толчок для изучения токсических и местнораздражающих свойств препаратов и поиска новых соединений, сочетающих высокую активность и минимальную токсичность при поверхностной анестезии глазного яблока.
designed by freepik.com
В последние годы активно применяется капельная анестезия глазного яблока, как самостоятельный метод анестезии или в сочетании с седативными препаратами, субконъюнктивальной, перибульбарной и интраокулярной (внутрикамерной) анестезией.
Требования, предъявляемые к капельным местным анестетикам в различных сферах офтальмологии
Для анестезии хирургических и лазерных операций необходимы препараты более высоких концентраций, вызывающих длительную и глубокую потерю чувствительности тканей глазного яблока.
В оптометрии для купирования боли после рефракционных операций достаточно использовать минимальные концентрации раствора анестетика, которые не оказывают токсического воздействия на эпителий роговицы и вызывают неглубокую поверхностную анестезию.
Местные анестетики. Основные свойства и классификация
Местные анестетики (МА) — это лекарственные средства, которые временно блокируют передачу нервных импульсов, вызывая потерю болевой, температурной и тактильной чувствительности в ограниченной области без угнетения сознания.
Основные свойства:
- Обратимость действия (функция нерва восстанавливается)
- Селективность (в первую очередь блокируются тонкие безмиелиновые и маломиелинизированные волокна, отвечающие за болевую и вегетативную проводимость)
- Зависимость эффекта от дозы и концентрации

Классификация по химической структуре:
- Сложные эфиры (эстеры) – содержат эфирную связь (–COO–), гидролизуются эстеразами плазмы.
- Амиды – содержат амидную связь (–NH–CO–), более стабильные, эффективные и долгодействующие, разрушаются в печени микросомальными ферментами.
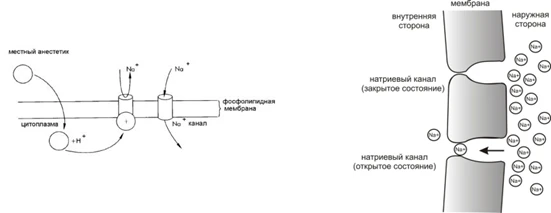
- Местные анестетики активируются в слабощелочной среде тканей до активных оснований. Они растворяются в липидах мембран нервных окончаний и стволов (липофильность), проникают к внутренней поверхности мембраны, где и оказывают свое действие.

Источник: Local anesthetic // Wikipedia: the free encyclopedia [Электронный ресурс]. – URL: https://en.wikipedia.org/wiki/Local_anesthetic (дата обращения: 02.07.2025)
Механизм действия местных анестетиков
Точка приложения местных анестетиков (МА) – натриевые каналы в мембране нейронов.
Рецепторы для местных анестетиков локализованы во внутриклеточной части натриевых каналов с внутренней стороны клеточной мембраны. Связываясь с рецепторами, активная форма МА продлевает выключенное состояние натриевых каналов, не позволяя ионам натрия войти в клетку.
Таким образом, МА стабилизирует Na-каналы в закрытом состоянии. Поэтому в зоне нанесения местных анестетиков не развиваются потенциалы действия, что задерживает развитие следующего возбуждения и сопровождается блоком проведения нервных импульсов.
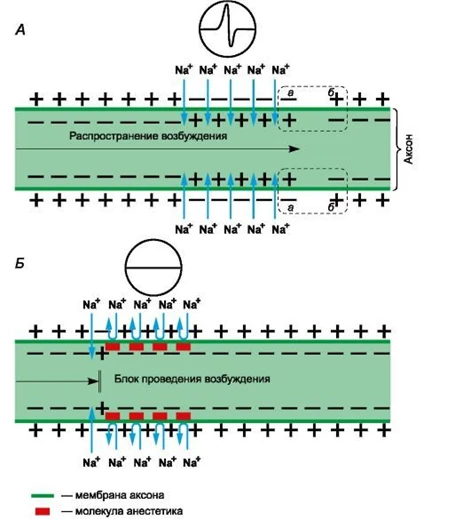
В первую очередь местные анестетики блокируют безмиелиновые С и миелиновые Аδ волокна. Толстые миелиновые Aβ, Aα волокна реагируют слабее и позднее.
Блок иннервации развивается в последовательности:
1.Безмиелиновые (С-волокна) – боль, температура.
2.Маломиелинизированные (Aδ) – быстрая боль.
3.Миелинизированные (Aβ, Aα) – тактильная и моторная проводимость.
В воспаленных тканях из-за снижения рН и закисления тканей большое молекул МА остаются в инактивированной форме, что ухудшает их проникновение через мембрану.
Поэтому при воспалении наблюдается снижение эффективности местной анестезии.
Источник: Корну Аммонис. Механизмы действия и виды анестетиков [Электронный ресурс] / Cornu Ammonis. – Medach.pro, 22.01.2019. – URL: https://medach.pro/post/1842 (дата обращения: 02.07.2025)
ДропСтетик

МНН - проксиметакаин
относится к группе местных обезболивающих препаратов (анестетиков) для применения в офтальмологии
Основные свойства:
- Быстрое начало действия
- Глубокая анестезия
- Минимальное раздражение
Источник: Листок-вкладыш – информация для пациента ДропСтетик ЛП-(006823)-(РГ-RU) от 09.09.2024

Проксиметакаин
- Быстрое начало действия – благодаря высокой липофильности, быстро проникает через мембраны
- Предсказуемая продолжительность действия (15–30 мин) – слабая вазодилатация, меньше системного всасывания
- Селективность: предпочтительно блокирует тонкие безмиелиновые волокна (болевые С-волокна), меньше влияя на толстые моторные (Aα-волокна)
- Эффект усиливается при частой стимуляции нерва
- Минимальное раздражение глаз, не вызывает помутнения роговицы
*Среди ЛС, зарегистрированных в РФ и одобренных МЗ для применения в офтальмологической практике
Источник: Астахов Ю.С., Шахназарова А.А. Сравнительное изучение действия местных анестетиков, используемых в офтальмологической практике
Use-Dependent Block (Частотно-зависимая блокада)
Use-Dependent Block (UDB) – это свойство местных анестетиков, при котором их блокирующее действие на натриевые каналы усиливается при повышенной активности нерва (частой деполяризации).
Механизм возникновения:
В покое натриевые каналы закрыты, и местные анестетики слабо связываются с ними.
При частых импульсах (например, при боли) каналы чаще открываются → МА легче проникают, накапливаясь внутри → усиление блокады по мере увеличения частоты открытия и закрытия канала.
В связи с высокой липофильностью проксиметакаина это означает:
Селективное действие – активные болевые волокна блокируются лучше, чем покоящиеся, поэтому обеспечивается более сильное, длительное и эффективное обезболивание в зонах с высокой нервной активностью.
Поэтому проксиметакаин может быть препаратом выбора в офтальмологии при:
- Воспалении или травме глаза
- Во время хирургических манипуляций
Исследования Проксиметакаин
- Астахов Ю.С., Шахназарова А.А. Сравнительное изучение действия местных анестетиков, используемых в офтальмологической практике [Электронный ресурс] // Российская медицинская журнальная сеть (РМЖ). – № 1 (27.01.2004). – URL: https://www.rmj.ru/articles/oftalmologiya/Sravnitelynoe_izuchenie_deystviya_mestnyh_anestetikov_ispolyzuemyh_v_oftalymologicheskoy_praktike/ (дата обращения: 02.07.2025)
Цель исследования
Сравнительное изучение обезболивающего действия местных анестетиков на роговую оболочку глаза
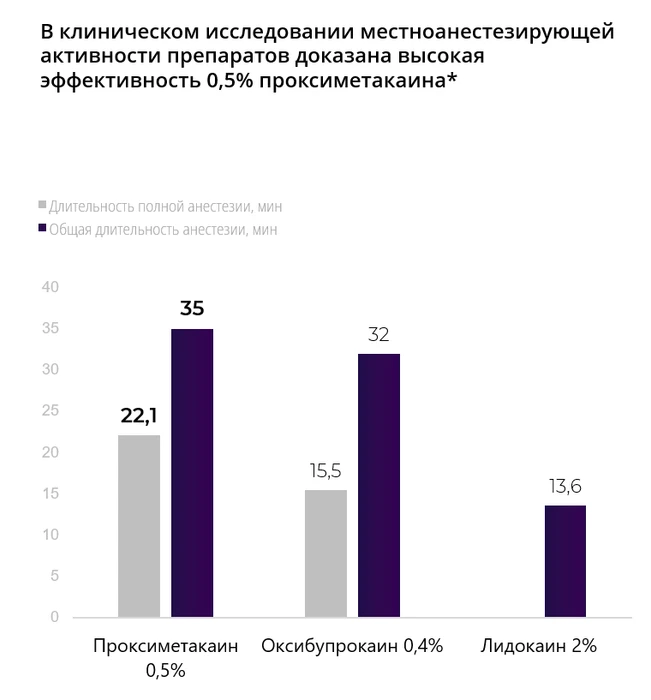
Резюме: длительность полной анестезии роговицы имела максимальный показатель у 0,5% пропаракаина – 22,1±1,3 мин, средние показатели – у 0,4% оксибупрокаина – 15,5±2,0 мин. Слабые анестезирующие свойства были у 2% лидокаина, препарат не вызывал полной анестезии роговицы, общая анестезия составила 13,6±0,4 мин.
- Талалаев М.А., Филимонов Е.В., Искаков И.А. Сравнительный анализ действия местных анестетиков пропаракаина гидрохлорида 0,5 % и оксибупрокаина 0,4 % в офтальмологической практике [Электронный ресурс] // Ophthalmology Eastern Europe. – 2025. – Т. 15, № 2 (май). – С. 29–33. – URL: https://recipe.by/wp-content/uploads/2025/05/YEl_2_2025_Oftalmologiya_RB.pdf
Цель исследования
Сравнить действие, клиническую эффективность и безопасность пропаракаина гидрохлорида 0,5% и оксибупрокаина 0,4%.
Резюме: в специфических клинических ситуациях выбор анестетика определяется требованиями процедуры. Оба препарата безопасны для кратковременной анестезии и не вызывают изменений эпителия роговицы. Полученные данные позволяют рекомендовать пропаракаин в качестве препарата выбора для длительных офтальмологических вмешательств.
- Dias P.B., Rodrigues Parchen M.D.A., Wasilewski D. Comparison of proparacaine, tetracaine, and oxybuprocaine in corneal sensitivity measurement [Электронный ресурс] // Journal of Ocular Pharmacology and Therapeutics. – 2024. – Vol. 40, No 4. – P. 215–221. – DOI: 10.1089/jop.2023.0148. – URL: https://pubmed.ncbi.nlm.nih.gov/38597912/
Цель исследования
Сравнение пропаракаина, тетракаина и оксибупрокаина при измерении чувствительности роговицы
Резюме: пропаракаин продемонстрировал самое быстрое начало действия среди 3 местных анестетиков и обеспечил более комфортное ощущение глаз во время закапывания.
- Mannan R., Pruthi A., Khanduja S. Comparison of surgeon comfort assessment during phacoemulsification using bilateral topical anesthesia versus ipsilateral topical anesthesia: a randomized controlled study [Электронный ресурс] // International Ophthalmology. – 2018. – Т. 38, № 3. – С. 1235–1242. – DOI: 10.1007/s10792-017-0587-2. – URL: https://pubmed.ncbi.nlm.nih.gov/28616796
Цель исследования
Сравнение оценки комфорта хирурга во время факоэмульсификации с использованием двусторонней местной анестезии и ипсилатеральной местной анестезии: рандомизированное контролируемое исследование
Резюме: во время факоэмульсификации одновременное закапывание местных анестезирующих глазных капель (проксиметакаин) в оба глаза, т. е. в операционный глаз и парный глаз, помогает сократить общее время операции.
Заключение
ДропСтетик – более современный, быстродействующий и комфортный для пациента препарат по сравнению с другими офтальмологическими анестетиками.
Основные свойства:
- действует быстрее, чем оксибупрокаин и новокаин, имеет максимальный показатель длительности полной (глубокой) и общей анестезии роговицы, частотно-зависимая блокада (UDB) усиливает действие при активных болевых импульсах (травма, воспаление)
- оказывает минимальное раздражение, меньше жжения при инстилляции по сравнению с оксибупрокаином, не вызывает кератопатии и помутнения роговицы
- обеспечивает надежное и стабильное обезболивание, предсказуемая продолжительность действия снижает риски постпроцедурных осложнений





